Raseduse kaitserõngas. Rasestumisvastane rõngas – uue põlvkonna naiste tupehormonaalne toode
Hormonaalrõngas on üsna uus hormonaalse kontratseptsiooni meetod (ilmus umbes kaks aastat tagasi), mis kogub üha enam populaarsust. Seda hormonaalset rasestumisvastast meetodit eelistavad paljud naised, kuna pole vaja meeles pidada pidevalt hormonaalsete pillide võtmist. Lisaks välistab see kaitsemeetod hormoonide makku ja maksa sattumise võimaluse, mis vähendab oluliselt kõrvaltoimete riski.
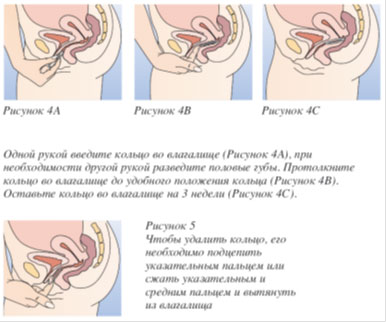
Hormonaalrõngas on painduv rasestumisvastane ring, mille läbimõõt on 55 mm ja paksus 8,5 mm. Üks hormonaalrõngas kestab ühe menstruaaltsükli. Naine paneb selle sõrmuse kodus kolmeks nädalaks ilma naistearsti abita tuppe. Pehme rõngas kohandub naise keha individuaalsete kontuuridega, hõivates optimaalse asendi. Selle aja jooksul vabastab rõngas kehatemperatuuri mõjul pidevalt verre väikese doosi hormoone (östrogeeni ja progestageeni), mis imenduvad läbi tupe limaskesta ja takistavad ovulatsiooni, pakkudes seeläbi tõhusat kaitset soovimatu raseduse eest. 21 päeva pärast tuleb menstruatsiooni ajaks tupest eemaldada hormonaalrõngas. 28. päeval asetatakse tuppe taas uus rõngas ning rasestumisvastane toime säilib ka seitsmepäevase pausi ajal. Olukorras, kus rõngas kogemata 2-3 tunniks tupest eemaldatakse, säilib ka rasestumisvastane toime, kuid võimalikult kiiresti tuleb tuppe sisestada uus rõngas. Kui on möödunud rohkem kui kolm tundi, tuleb järgmise seitsme päeva jooksul kasutada lisaks rasestumisvastast barjäärimeetodit. Kui rõngast eemaldatakse kolmandal kasutusnädalal kauem kui 3 tundi, tuleb selle kasutamist pikendada üle 3 nädala (7 päeva jooksul pärast selle uuesti tuppe sisestamist). Kui rõngas on olnud tupes üle 3 nädala, kuid vähem kui 4 nädalat, peate tegema seitsmepäevase pausi ja seejärel sisestama uue rõnga. Kui rõngas on naise tupes kauem kui 4 nädalat, väheneb rasestumisvastane toime. Sellisel juhul on raseduse välistamiseks hädavajalik pöörduda günekoloogi poole. Lapse eostamise võime pärast hormonaalrõnga kasutamise lõpetamist taastub kuu jooksul.
Hormonaalrõngas ei piira naise aktiivsust sugugi, sellega saab käia vannis, sportida jne. Vahetult enne seksuaalvahekorda soovitavad günekoloogid tupest eemaldada hormoonrõnga, kuid paljud naised seda seksi ajal ei eemalda. Sõrmus ei riku sugugi seksuaalset harmooniat, ei mõjuta kuidagi libiidot ega vähenda partnerite tundlikkust.
Hormonaalse rasestumisvastase rõnga peamine eelis on see, et see ei mõjuta maksafunktsiooni ega vere hüübimist, mida ei saa öelda antibeebipillide kohta.
Enne selle hormonaalse rasestumisvastase meetodi kasutamist pidage nõu oma günekoloogiga.
Kõige tähtsam on meeles pidada, et hormonaalrõngas ei kaitse suguhaiguste eest. Seetõttu on selle kasutamise eelduseks üks püsiv seksuaalpartner, samuti sugulisel teel levivate infektsioonide puudumine mõlemal partneril.
Tupe suurenenud tundlikkusega võib naine võõrkeha kandmisel kogeda ebamugavust. Lisaks ei soovitata emaka erosiooniga naistel seda rasestumisvastast meetodit kasutada.
Lisaks võivad naistel süveneda kroonilised nakkushaigused, nagu põiepõletik või soor.
Hormonaalse tuperõnga paigaldamise ja eemaldamise reeglid.
Hormonaalsõrmuse sisestamiseks tuleb valida endale mugav asend (seismine, kükitamine, lamamine jne), suruda see kahe sõrme vahele ja sisestada võimalikult sügavale, sõrmus ise võtab õige positsiooni. Selle kindlaksmääramine, kas rõngas on õigesti sisestatud või mitte, on üsna lihtne: kui tunnete rõngast, tähendab see, et see pole piisavalt sügavale sisestatud ja seda tuleb üles lükata. Õigesti sisestatud rõngas ei kuku välja. Saate eemaldada sõrmuse, katsudes seda ettevaatlikult ja tõmmates seda nimetissõrmega üles.
Kuidas alustada hormonaalse tuperõnga kasutamist?
Kui te ei ole viimase kuu jooksul kasutanud hormonaalset rasestumisvastast vahendit, peate sisestama tuperõnga menstruatsiooni 1.-5. päeval (hiljemalt 5. päeval, isegi kui esineb verejooks). Veelgi enam, esimese 7 päeva jooksul, kui kasutate hormonaalrõnga esimese tsükli jooksul, peate kasutama kondoomi. Järgmistes tsüklites ei ole täiendavate rasestumisvastaste vahendite kasutamine vajalik.
Üleminek hormonaalse tuperõnga kasutamisele pärast teiste hormonaalsete rasestumisvastaste vahendite kasutamist.
Kui kasutate 21-päevaseid kombineeritud suukaudseid rasestumisvastaseid tablette (21 tabletti pakendis), peate pakendi täitma. Pärast seda võite sisestada hormonaalse tuperõnga igal päeval viimase 7 päeva jooksul pärast viimast pilli, kuid mitte hiljem kui 7. päeval. Täiendavat rasestumisvastast vahendit ei ole vaja kasutada.
Progesterooni sünteetilisi analooge sisaldavatelt ravimitelt üleminek - minipillid, implantaadid, süstitavad rasestumisvastased vahendid ja progesterooni sisaldavad emakasisesed vahendid. Minipille võttev naine võib hormonaalrõnga kasutamisele üle minna igal päeval. Implantaadilt või emakasiseselt seadmelt saab üle minna alles nende eemaldamise päevast alates, kui süstitavast vahendist üle minnakse järgmise süsti tegemise päeval. Kõigil neil juhtudel on esimese seitsme päeva jooksul vaja lisaks kasutada barjääri rasestumisvastast meetodit (näiteks kondoomi).
Pärast aborti võib hormonaalrõngast kohe kasutada. Sel juhul ei ole vaja kasutada täiendavat barjääri rasestumisvastast vahendit.
Pärast sünnitust on hormonaalse tuperõnga kasutamine võimalik neljandal sünnitusjärgsel nädalal, eeldusel, et naine ei imeta. Kui hakkate seda rasestumisvastast vahendit kasutama hiljem, siis esimese 7 päeva jooksul on täiendava barjäärimeetodi kasutamine kohustuslik. Kui seksuaalvahekord toimus enne hormonaalrõnga kasutamise alustamist, siis enne kasutamise alustamist tuleb veenduda, et rasedust ei ole ja oodata ära esimene menstruatsioon. Hormonaalrõngast saate pidevalt kasutada aasta. Siis on vajalik günekoloogi läbivaatus. Kui negatiivseid muutusi ei tuvastata, võite jätkata selle rasestumisvastase vahendi kasutamist.
Vastunäidustused:
- rasedad ja imetavad emad esimese 6–8 kuu jooksul pärast sünnitust;
- alla 18-aastased tüdrukud, kuna hormoonide annused võivad noores kehas põhjustada kasvajate teket;
- diabeet;
- rinnanäärmevähk;
- ägedad või kroonilised maksahaigused, millega kaasneb selle toimimise häire (viirushepatiit, kasvajad);
- põhjuseta verejooks;
- üle 35-aastased suitsetavad naised;
- veresoonte tromboos;
- südameatakk, insult minevikus, kõrge vererõhk, neuroloogiliste sümptomitega migreen, veritsushäired.
Hormonaalse rõnga kasutamise puudused:
- võib mõnel naisel põhjustada muutusi menstruatsiooni iseloomus (ebaregulaarne määrimine või mõõdukas verejooks);
- iiveldus, pearinglus või rindade hellus);
- ei kaitse AIDSi ja sugulisel teel levivate haiguste eest;
- hormonaalse rõnga kasutamine pärsib laktatsiooni;
- Mõned naised kogevad kaalutõusu.
Kaasaegses günekoloogias on arsenal tööriistu, mis kaitsevad naist soovimatu raseduse eest. Erinevad rasestumisvastased meetodid võimaldavad teil teha valiku, võttes arvesse teie tervislikku seisundit ja suguelundite struktuurilisi iseärasusi.
Hormonaalsed rasestumisvastased vahendid soovimatu raseduse vastu on meditsiinipraktikas tunnistatud kõige tõhusamateks. Uue põlvkonna rasestumisvastane vahend on vaginaalne rasestumisvastane rõngas. See saavutas kiiresti populaarsuse, kuna pakub usaldusväärset kaitset ja kasutusmugavust.
Rasestumisvastase vahendi kirjeldus
Tuperõngas on a kombineeritud hormonaalne rasestumisvastane vahend. Selle tegevus on suunatud ovulatsiooni protsessi pärssimisele. P Rasestumisvastane vahend on elastse läbipaistva rõnga kujul, mis on valmistatud hüpoallergeensest materjalist (lateksist). Toote mõõdud on standardsed: paksus umbes 4 mm, läbimõõt 54 mm. Sobiv rasestumisvastane rõngas naistele mis tahes kehatüüp.
See võtab kergesti kuju, mis sobib tupe anatoomilise struktuuriga. Õigesti paigaldatud rasestumisvastane vahend ei tekita ebamugavust, naine saab jätkata oma tavapärast töötegevust, lemmik füüsilise tegevuse tüübid. Intiimsuse ajal ei koge partnerid ebamugavust.
Tööpõhimõte
Maailma günekoloogilises praktikas on rasestumisvastaseid rõngaid kasutatud kümmekond aastat. Rasestumisvastase vahendi õhukese kesta all on kaks naissuguhormooni: progestageeni ja östrogeene. Need toimeained blokeerivad tõhusalt ovulatsiooni protsessi, samuti takistada sperma tungimist, suurendades emakakaela lima tihedust.
Hormonaalse rasestumisvastase vahendi aktiveerimiseks kulub mitu päeva. Tupes olles ja kehatemperatuurini soojenedes hakkab rasestumisvastane rõngas hormoone mikrodoosides vabastama. Nende kogus on oluliselt väiksem kui mis tahes hormonaalsetes rasestumisvastastes pillides. Hormoonid mõjutavad ainult munasarju ja emakat.
Hormonaalse rõnga 10 eelist

- Kaitseb usaldusväärselt 21 päeva.
- Hormonaalrõngas on väike ja sisaldab looduslikku naissoost hormoonid, millel on lokaalne toime ja mida vabaneb minimaalsetes kogustes. Uue meetodi tohutu eelis on see, et see ei mõjuta maksa ja teisi seedetrakti organeid ega vere koostist.
- Rasestumisvastase vahendi poolt vabanevad naissuguhormoonid blokeerivad munaraku küpsemise ja vabanemise.
- See ei ole takistuseks aktiivse seksuaalelu säilitamisel.
- Tupes viibimine ei tekita ebamugavust.
- Pärast rasestumisvastase vahendi eemaldamist saab naine rasedust planeerida kuu aja jooksul.
- Üle 21 päeva kandmisel kaitseefekt väheneb.
- Rasestumisvastase rõnga kaitsva toime aktiveerumiseks kulub mitu päeva.
- Spetsiaalne rasestumisvastane vahend, mis kaitseb naist sugulisel teel levivate haiguste ja HIV-i tekitajate eest, on läbimas laboriuuringud. Saadaolevad tuperõngaste kaasaegsed versioonid pakuvad ainult rasestumisvastast funktsiooni.
- Statistilised andmed kinnitavad hormonaalringi kasutamise usaldusväärsust. Vaid 3 naist 1000-st rasestus vaginaalse rasestumisvastase vahendi kasutamise ajal. Tutvustamise ja eemaldamise tingimuste rikkumise korral - 8-l 1000-st.
Sellele võime lisada, et hormoonide mikrodoosid, mis siseneda naise kehasse, avaldavad kasulikku mõju tema tervisele ja on onkoprotektorid. Hormonaalne tase stabiliseerub, menstruaaltsükkel normaliseerub ja valu menstruatsiooni ajal kaob. Östrogeen, mis on osa rasestumisvastasest vahendist, omab noorendavat toimet, kuna parandab naha seisundit.
Kuidas õigesti paigaldada

Iga naine võib kodus ise rasestumisvastase rõnga paigaldada. Kõigepealt peate konsulteerima günekoloogiga. Kui arst ei tuvastanud vastunäidustusi, on toimingute jada järgmine:
- Tuperingi saab osta igas apteegis, kontrollige kindlasti selle aegumiskuupäeva.
- Menstruatsiooni 1.-5. päeval võetakse kasutusele rasestumisvastane vahend.
- Enne paigaldamist peske käed hästi (parem, kui need on steriilsed).
- Võtke õige asend, valige: lamades, kükitades, nõjatades selga ja tõstke jalga.
- Läbimõõdu vähendamiseks pigistage ringi sõrmedega.
- Asetage see võimalikult sügavale tuppe (tegevus sarnaneb tampooni sisestamisega). Toote sile pind aitab teil seda sujuvalt teha.
- Kui rõngas on õigesti paigaldatud, ei tunne te seda.
- Täpselt kolmeks nädalaks asetatakse tupeling, seejärel eemaldatakse ja 7 päeva pärast saab paigaldada uue. Pidev kasutus võimalus aasta. Järgmisena on vajalik arstlik läbivaatus. Kui rikkumisi ei tuvastata, võib tuperingi kasutamist jätkata.
Kuidas seda õigesti eemaldada
Kolme nädala pärast Menstruatsiooni ajal tuleb rasestumisvastane vahend eemaldada. See protseduur pole samuti keeruline ja selle teeb naine ise kodus. Puhaste kätega, õigemini nimetissõrmega, tõstetakse rasestumisvastane vahend tupest välja. Sama toimingut saab teha ka muul viisil, hoides seda keskmise ja nimetissõrme vahel.
Mida teha, kui tuperõngas eemaldatakse kogemata enne aegumiskuupäeva
On juhtumeid, kui rõngas eemaldatakse tahtmatult, näiteks tugeva füüsilise koormuse ajal. Kui eemaldamisest on möödunud vähem kui kolm tundi, pole ohtu, kuna kaitsev toime jääb alles. Rohkem kui kolme tunni pärast saab ringi tagasi paigaldada, kuid paralleelselt kasutada nädala jooksul muid rasestumisvastaseid vahendeid.
Kui see kogemata eemaldatakse 14-21 päeva jooksul rohkem kui kolmeks tunniks, pikeneb kasutusperiood pärast uuesti paigaldamist veel 7 päeva võrra. Sõrmust võib kasutada 21-28 päeva, pärast seda peate tegema nädalase pausi ja installima uue. Kui rasestumisvastast vahendit kasutatakse kauem kui 28 päeva, nõrgeneb selle kaitse planeerimata raseduse eest.
Sõrmuse kasutamine pärast sünnitust ja pärast aborti
Hormonaalset tsüklit saate määrata alles pärast sünnitust rinnaga toitmise puudumisel. Sel juhul võib seda kasutada neli nädalat pärast sündi. Esimesel nädalal peaksite lisaks kasutama barjääri rasestumisvastaseid vahendeid.
Kui olite enne hormonaalrõnga paigaldamist kaitsmata seksuaalvahekorras, peate ootama menstruatsioonini ja veenduma, et rasedust ei ole toimunud.
Pärast aborti saab sõrmuse kohe paigaldada. Täiendavaid rasestumisvastaseid vahendeid pole vaja.
Vastunäidustused

Vaatamata hormonaalse ringi tõhususele, selle ohutusele on vastunäidustuste loetelu muljetavaldav. Millistel juhtudel on kasutamine vastunäidustatud:
- suhkurtõve korral;
- alla 18-aastased;
- üle 35-aastased suitsetavad naised;
- pärast südameinfarkti, insulti;
- komponentide individuaalse talumatuse korral;
- veresoonkonna haiguste (tromboos), südamedefektide korral;
- migreeni ja teiste neuroloogiliste haiguste korral;
- raseduse ja imetamise ajal;
- piimanäärmete onkoloogiliste haiguste korral;
- maksahaiguste korral;
- vere hüübimishäire korral;
- suguelundite prolapsiga;
- ülekaalulisuse jaoks;
- kroonilise kõhukinnisuse korral.
Puudused
- Harvadel juhtudel põhjustab rõngas tupes olles ebamugavust.
- Kasutamise algfaasis võib täheldada tugevat tupevoolust.
- Mõnikord on peavalu, iiveldus ja ebastabiilne emotsionaalne seisund. Kõik need ilmingud on seotud hormonaalsete muutustega ja on lühiajalised.
- Esimestel päevadel pärast rõnga paigaldamist võib tekkida kerge verejooks.
- Sõltuvus.
Hormonaalne rasestumisvastane rõngas on uus tõhus vahend soovimatu raseduse ärahoidmiseks. Rasestumisvastane vahend on lihtne ja hõlpsasti kasutatav. Enne selle kasutamist veenduge peate konsulteerima günekoloogiga kõrvaltoimete vältimiseks ja võimalike vastunäidustuste tuvastamiseks.
Catad_pgroup Kohalikud rasestumisvastased vahendid
Näidustused kasutamiseks
- Rasestumisvastased vahendid
- Idiopaatiline menorraagia
- endomeetriumi hüperplaasia ennetamine HAR ajal
TEAVE ESITAKSE RANGELT
TERVISHOIDJATELE
NuvaRing – ametlik* kasutusjuhend
*Vene Föderatsiooni tervishoiuministeeriumi poolt registreeritud (vastavalt grls.rosminzdrav.ru)
JUHISED
ravimi kasutamise kohta meditsiiniliseks otstarbeks
Registreerimisnumber:
Ärinimi:
NuvaRing ®
Rahvusvaheline mittekaubanduslik nimi või üldnimi:
etinüülöstradiool + etonogestreel
Annustamisvorm:
tuperõngad
Ühend
1 tuperõngas sisaldab:
toimeained: etonogestreel – 11,7 mg, etinüülöstradiool – 2,7 mg;
Abiained: etüleeni ja vinüülatsetaadi kopolümeer – 1677 mg, etüleeni ja vinüülatsetaadi kopolümeer – 197 mg, magneesiumstearaat – 1,7 mg.
Kirjeldus
Sile, läbipaistev, värvitu või peaaegu värvitu rõngas ilma suuremate nähtavate kahjustusteta, mille ristmikul on läbipaistev või peaaegu läbipaistev ala.
Farmakoterapeutiline rühm:
kombineeritud rasestumisvastane vahend (östrogeen + gestageen)
ATX kood: G02BB01
Farmakoloogilised omadused
Farmakodünaamika
Toimemehhanism
Ravim NuvaRing ® on hormonaalne kombineeritud rasestumisvastane vahend, mis sisaldab etonogestreeli ja etinüülöstradiooli. Etonogestreel on progestageen (19-nortestosterooni derivaat), mis seondub suure afiinsusega sihtorganite progesterooni retseptoritega. Etinüülöstradiool on östrogeen ja seda kasutatakse laialdaselt rasestumisvastaste vahendite tootmisel.
Ravimi NuvaRing ® rasestumisvastane toime on tingitud erinevate tegurite koosmõjust, millest kõige olulisem on ovulatsiooni pärssimine.
Tõhusus
Kliinilistes uuringutes leiti, et Pearli indeks (näitaja, mis peegeldab raseduse esinemist 100 naisel 1-aastase rasestumisvastase vahendi kasutamise ajal) oli 18–40-aastastel naistel ravimi NuvaRing ® puhul 0,96 (95% CI: 0,64–1,39). ) ja 0,64 (95% CI: 0,35-1,07) kõigi randomiseeritud osalejate statistilises analüüsis (ITT analüüs) ja uuringu protokolli järgi uuringu lõpetanud uuringus osalejate analüüsis (PP analüüs). Need väärtused olid sarnased Pearli indeksi väärtustega, mis saadi levonorgestreeli/etinüülöstradiooli (0,150/0,030 mg) või drospirenooni/etinüülöstradiooli (3/0,30 mg) sisaldavate kombineeritud suukaudsete kontratseptiivide (COC) võrdlusuuringutes.
Ravimi NuvaRing ® kasutamisel muutub tsükkel korrapärasemaks, väheneb menstruatsioonilaadse verejooksu valu ja intensiivsus, mis aitab vähendada rauapuuduse seisundite esinemissagedust. On tõendeid selle kohta, et ravimi kasutamine vähendab endomeetriumi ja munasarjavähi riski.
Verejooksu olemus
Veritsusmustrite võrdlus ühe aasta jooksul 1000 naisel, kes kasutasid ravimit NuvaRing ® ja levonorgestreeli/etinüülöstradiooli (0,150/0,030 mg) sisaldavaid KSK-sid, näitasid läbimurdeverejooksude või määrimise sageduse olulist vähenemist ravimi NuvaRing ® kasutamisel võrreldes COOK-iga. . Lisaks oli NuvaRing ® -i kasutanud naiste hulgas oluliselt sagedamini juhtumeid, kus veritsus tekkis ainult ravimi kasutamise pausi ajal.
Mõju luu mineraalsele tihedusele
Kaheaastane võrdlev uuring ravimi NuvaRing ® (n=76) ja mittehormonaalse emakasisese vahendi (n=31) toime kohta ei näidanud mingit mõju luu mineraalsele tihedusele naistel.
Lapsed
NuvaRing ® ohutust ja efektiivsust alla 18-aastastel noorukitel tüdrukutel ei ole uuritud.
Farmakokineetika
Etonogestreel
Imemine
NuvaRing ® tuperõngast vabanev etonogestreel imendub kiiresti läbi tupe limaskesta. Etonogestreeli maksimaalne kontsentratsioon vereplasmas, ligikaudu 1700 pg/ml, saavutatakse ligikaudu 1 nädal pärast rõnga paigaldamist. Plasmakontsentratsioonid varieeruvad väikeses vahemikus ja vähenevad aeglaselt kuni ligikaudu 1600 pg/ml 1 nädala pärast, 1500 pg/ml pärast 2 nädalat ja 1400 pg/ml pärast 3 nädalat kasutamist. Absoluutne biosaadavus on ligikaudu 100%, mis ületab suukaudsel manustamisel etonogestreeli biosaadavust. Tuginedes emakakaelas ja emakasiseste etonogestreeli kontsentratsioonide mõõtmise tulemustele naistel, kes kasutasid ravimit NuvaRing ®, ja naistel, kes kasutasid suukaudseid rasestumisvastaseid vahendeid, mis sisaldavad 0,150 mg desogestreeli ja 0,020 mg etinüülöstradiooli, olid etonogestreeli kontsentratsiooni väärtused võrreldavad. .
Levitamine
Etonogestreel seondub plasma albumiiniga ja suguhormoone siduva globuliiniga (SHBG). Etonogestreeli näiv jaotusruumala on 2,3 l/kg.
Ainevahetus
Etonogestreeli biotransformatsioon toimub suguhormoonide metabolismi teadaolevate radade kaudu. Vereplasma näiv kliirens on umbes 3,5 l/h. Otsest koostoimet samaaegselt manustatud etinüülöstradiooliga ei ole tuvastatud.
Eemaldus
Etonogestreeli plasmakontsentratsioon väheneb kahes faasis. Lõppfaasis on etonogestreeli poolväärtusaeg ligikaudu 29 tundi ja selle metaboliidid erituvad neerude kaudu ja sapiga vahekorras 1,7:1. Metaboliitide poolväärtusaeg on ligikaudu 6 päeva.
Etinüülöstradiool
Imemine
Etinüülöstradiool, mis vabaneb NuvaRing ® tuperõngast, imendub kiiresti läbi tupe limaskesta. Maksimaalne plasmakontsentratsioon ligikaudu 35 pg/ml saavutatakse 3 päeva pärast rõnga manustamist ja väheneb 19 pg/ml-ni 1 nädala pärast, 18 pg/ml-ni 2 nädala pärast ja 18 pg/ml-ni pärast 3-nädalast kasutamist. Absoluutne biosaadavus on ligikaudu 56% ja on võrreldav suukaudse etinüülöstradiooli omaga. Tuginedes emakakaelas ja emakasiseste etinüülöstradiooli kontsentratsioonide mõõtmise tulemustele naistel, kes kasutasid ravimit NuvaRing ®, ja naistel, kes kasutasid suukaudseid rasestumisvastaseid vahendeid, mis sisaldavad 0,150 mg desogestreeli ja 0,020 mg etinüülöstradiooli, on täheldatud etinüülöstradiooli kontsentratsiooni väärtusi. olid võrreldavad.
Etinüülöstradiooli kontsentratsioone uuriti võrdlevas randomiseeritud uuringus NovaRing ® (etinüülöstradiooli igapäevane vabanemine vaginaalselt 0,015 mg), transdermaalne plaaster (norelgestromiin / etinüülöstradiool; etinüülöstradiooli igapäevane vabanemine 0,020 mg) ja COC / etinüülöstradiool; levonorgestreel päevas. etinüülöstradiooli 0,030 mg) tervetel naistel ühe tsükli jooksul. Ravimi NuvaRing® süsteemne kokkupuude etinüülöstradiooliga kuu jooksul (AUC0-a) oli statistiliselt oluliselt madalam kui plaastri ja COC-de puhul ning oli vastavalt 10,9, 37,4 ja 22,5 ng h/ml.
Levitamine
Etinüülöstradiool seondub mittespetsiifiliselt plasma albumiiniga. Näiv jaotusruumala on ligikaudu 15 l/kg.
Ainevahetus
Etinüülöstradiool metaboliseeritakse aromaatse hüdroksüülimise teel. Selle biotransformatsiooni käigus moodustub suur hulk hüdroksüülitud ja metüülitud metaboliite. Nad ringlevad vabalt või sulfaadi ja glükuroniidi konjugaatidena. Näiv kliirens on ligikaudu 35 l/h.
Eemaldus
Etinüülöstradiooli kontsentratsioon plasmas väheneb kahes faasis. Poolväärtusaeg terminaalses faasis on väga erinev; mediaan on umbes 34 tundi, etinüülöstradiool ei eritu muutumatul kujul. Etinüülöstradiooli metaboliidid erituvad neerude kaudu ja soolte kaudu sapiga vahekorras 1,3:1. Metaboliitide poolväärtusaeg on umbes 1,5 päeva.
Spetsiaalsed patsientide rühmad
Lapsed
NovaRing ® farmakokineetikat tervetel alla 18-aastastel noorukitel tüdrukutel, kellel on juba menstruatsioon, ei ole uuritud.
Neerufunktsiooni häired
Neeruhaiguse mõju NovaRing ® farmakokineetikale ei ole uuritud.
Maksa düsfunktsioon
Maksahaiguste mõju NovaRing ® farmakokineetikale ei ole uuritud. Maksafunktsiooni kahjustusega patsientidel võib aga suguhormoonide metabolism halveneda.
Etnilised rühmad
Ravimi farmakokineetikat etniliste rühmade esindajatel ei ole spetsiaalselt uuritud.
Näidustused kasutamiseks
Rasestumisvastased vahendid.
Vastunäidustused
Ravim NuvaRing ® on vastunäidustatud allpool loetletud seisundite esinemisel. Kui mõni neist seisunditest ilmneb ravimi NuvaRing ® kasutamise ajal, peate kohe selle ravimi kasutamise lõpetama.
- Tromboos (arteriaalne või venoosne) ja trombemboolia praegu või anamneesis (sh süvaveenide tromboos, kopsuemboolia, müokardiinfarkt, tserebrovaskulaarsed häired).
- Tromboosieelsed seisundid (sh mööduvad isheemilised atakid, stenokardia) praegu või anamneesis.
- Eelsoodumus venoosse või arteriaalse tromboosi tekkeks, sealhulgas pärilikud haigused: resistentsus aktiveeritud valgu C suhtes, antitrombiin III puudulikkus, valgu C defitsiit, valgu S puudulikkus, hüperhomotsüsteineemia ja antifosfolipiidide antikehad (antikardiolipiini antikehad, luupuse antikoagulant).
- Fokaalsete neuroloogiliste sümptomitega migreen praegu või ajaloos.
- Suhkurtõbi koos veresoonte kahjustusega.
- Rasked või mitmed venoosse või arteriaalse tromboosi riskifaktorid: pärilik eelsoodumus tromboosi tekkeks (tromboos, müokardiinfarkt või tserebrovaskulaarne õnnetus noores eas ühel lähisugulastest), hüpertensioon, südameklapi kahjustused, kodade virvendus, pikaajaline operatsioon, pikaajaline immobilisatsioon, ulatuslik trauma, rasvumine (kehakaal >30 kg/m²), suitsetamine üle 35-aastastel naistel (vt lõik „Erijuhised“).
- Pankreatiit koos raske hüpertriglütserideemiaga, praegune või anamneesis.
- Rasked maksahaigused.
- Maksakasvajad (pahaloomulised või healoomulised), sealhulgas anamneesis.
- Teadaolevad või kahtlustatavad hormoonsõltuvad pahaloomulised kasvajad (nt suguelundite või rinnanäärmete kasvajad).
- Tundmatu etioloogiaga verejooks tupest.
- Rasedus, sealhulgas raseduse kahtlus.
- Ülitundlikkus ravimi NuvaRing ® mis tahes toimeaine või abiaine suhtes.
Hoolikalt
Kui esineb mõni allpool loetletud haigustest, seisunditest või riskifaktoritest, tuleb enne ravimi NuvaRing ® kasutamise alustamist hinnata ravimi NuvaRing ® kasutamisest saadavat kasu ja võimalikke riske iga naise jaoks (vt lõik „Erijuhised”). . Haiguste ägenemise, seisundi halvenemise või mõne allpool loetletud seisundi esmakordse esinemise korral peaks naine konsulteerima arstiga, et otsustada ravimi NuvaRing ® edasise kasutamise võimaluse üle.
Ravimit NuvaRing ® tuleb kasutada ettevaatusega järgmistel juhtudel:
- tromboosi ja trombemboolia tekke riskifaktorid: pärilik eelsoodumus tromboosi tekkeks (tromboos, müokardiinfarkt või tserebrovaskulaarne õnnetus noores eas lähisugulastel), suitsetamine, rasvumine, düslipoproteineemia, arteriaalne hüpertensioon, fokaalsete neuroloogiliste sümptomiteta migreen, süda klapihaigused, südame rütmihäired, pikaajaline immobilisatsioon, tõsised kirurgilised sekkumised;
- pindmiste veenide tromboflebiit;
- düslipoproteineemia;
- südameklapi haigus;
- piisavalt kontrollitud arteriaalne hüpertensioon;
- suhkurtõbi ilma veresoonte tüsistusteta;
- ägedad või kroonilised maksahaigused;
- kolestaasist põhjustatud kollatõbi ja/või sügelus;
- sapikivitõbi;
- porfüüria;
- süsteemne erütematoosluupus;
- hemolüütiline-ureemiline sündroom;
- Sydenhami korea (minor chorea);
- otoskleroosist tingitud kuulmislangus;
- (pärilik) angioödeem;
- kroonilised põletikulised soolehaigused (Crohni tõbi ja haavandiline koliit);
- sirprakuline aneemia;
- kloasma;
- Tingimused, mis võivad raskendada tuperõnga kasutamist: emakakaela prolaps, põie song, pärasoole song, raske krooniline kõhukinnisus.
Kasutamine raseduse ja imetamise ajal
Ravim NuvaRing ® on ette nähtud raseduse vältimiseks. Kui naine soovib rasestumiseks lõpetada ravimi kasutamise, on soovitatav oodata rasestumiseks loomuliku tsükli taastumist, kuna see aitab õigesti arvutada eostamise ja sünnikuupäeva.
Rasedus
NuvaRing ® kasutamine raseduse ajal on vastunäidustatud. Raseduse korral tuleb rõngas eemaldada. Laiaulatuslikud epidemioloogilised uuringud ei ole näidanud kaasasündinud väärarengute riski suurenemist lastel, kes on sündinud naistel, kes võtsid KSK-sid enne rasedust, samuti teratogeenset toimet juhtudel, kui naised võtsid KSK-sid raseduse alguses, teadmata sellest. Kuigi see kehtib kõigi KSK-de kohta, ei ole teada, kas see kehtib ka NuvaRing ® kohta. Väikesel naiste rühmal läbi viidud kliiniline uuring näitas, et hoolimata asjaolust, et ravimit NuvaRing ® manustatakse tuppe, on kontratseptiivsete suguhormoonide kontsentratsioonid emakas ravimi NuvaRing ® kasutamisel sarnased KSK-de kasutamisega. Raseduse tulemusi naistel, kes kasutasid NuvaRing ®-i kliinilises uuringus, ei ole kirjeldatud.
Imetamise periood
NuvaRing ® kasutamine rinnaga toitmise ajal ei ole näidustatud. Ravimi koostis võib mõjutada imetamist, vähendada kogust ja muuta rinnapiima koostist. Väikeses koguses rasestumisvastaseid suguhormoone ja/või nende metaboliite võib erituda rinnapiima, kuid puuduvad tõendid nende negatiivse mõju kohta laste tervisele.
Kasutusjuhised ja annused
Rasestumisvastase toime saavutamiseks tuleb ravimit NuvaRing ® kasutada vastavalt juhistele.
Naine saab NuvaRing ® tuperõnga iseseisvalt tuppe sisestada.
Arst peaks naisele teatama, kuidas NuvaRing ® tuperõngast sisestada ja eemaldada. Sõrmuse sisestamiseks peaks naine valima mugava asendi, näiteks seistes, ühe jala tõstma, kükitama või pikali. NuvaRing ® tuperõngast tuleb pigistada ja sisestada tuppe, kuni rõngas on mugavas asendis. Rõnga täpne asukoht tupes ei ole rasestumisvastase toime seisukohalt määrav (joon. 1-4).
Pärast manustamist (vt alajaotist “Kuidas alustada ravimi NuvaRing® kasutamist”) peab rõngas olema tupes pidevalt 3 nädalat. Naisel on soovitatav regulaarselt kontrollida, kas see jääb tuppe. Kui rõngas eemaldati kogemata, peate järgima juhiseid, mis on toodud jaotises “Mida teha, kui rõngas on ajutiselt tupest eemaldatud”.
NuvaRing ® tuperõngas tuleb eemaldada 3 nädala pärast samal nädalapäeval, mil rõngas tuppe sisestati. Pärast nädalast pausi paigaldatakse uus rõngas (näiteks kui NuvaRing ® tuperõngas paigaldati kolmapäeval umbes kell 22:00, tuleks see eemaldada kolmapäeval 3 nädalat hiljem umbes kell 22:00. Uus rõngas lisatakse järgmisel kolmapäeval). Sõrmuse eemaldamiseks peate selle nimetissõrmega üles võtma või nimetissõrmega ja keskmise sõrmega pigistama ning tupest välja tõmbama (joonis 5). Kasutatud rõngas tuleb panna kotti (hoida lastele ja lemmikloomadele kättesaamatus kohas) ja ära visata. Verejooks, mis on seotud ravimi NuvaRing ® toime lakkamisega, algab tavaliselt 2-3 päeva pärast NovaRing ® tuperõnga eemaldamist ja ei pruugi täielikult lõppeda enne uue rõnga paigaldamist.

Kuidas alustada ravimi NuvaRing ® kasutamist?
- Hormonaalseid rasestumisvastaseid vahendeid eelmises tsüklis ei kasutatud
Ravimit NuvaRing ® tuleb manustada tsükli esimesel päeval (st menstruatsiooni esimesel päeval). Rõngast on võimalik paigaldada tsükli 2.–5. päeval, kuid esimeses tsüklis on ravimi NuvaRing® kasutamise esimese 7 päeva jooksul soovitatav kasutada täiendavalt barjäärimeetodeid. - Kombineeritud hormonaalsetelt rasestumisvastastelt vahenditelt üleminek
Naine peaks kombineeritud hormonaalsete rasestumisvastaste vahendite (pillide või plaastri) võtmisel sisestama NuvaRing ® tuperõnga tavapärase tsüklitevahelise intervalli viimasel päeval.
Kui naine on võtnud kombineeritud hormonaalset rasestumisvastast vahendit õigesti ja regulaarselt ning on kindel, et ta ei ole rase, võib ta tuperõnga kasutamisele üle minna igal tsükli päeval.
Mitte mingil juhul ei tohi ületada eelmise meetodi soovitatud hormoonivaba intervalli. - Üleminek ainult gestageeni sisaldavatelt ravimitelt (minipillid, ainult progestiini sisaldavad suukaudsed rasestumisvastased vahendid, implantaadid, süstitavad ravimid või hormooni sisaldavad emakasisesed süsteemid (IUD))
Naine, kes võtab minipille või ainult progestiini sisaldavaid suukaudseid rasestumisvastaseid vahendeid, võib igal päeval üle minna NuvaRing ® -i kasutamisele. Rõngas sisestatakse implantaadi või spiraali eemaldamise päeval. Kui naine sai süsti, alustatakse ravimi NuvaRing® kasutamist päeval, mil oleks tulnud teha järgmine süst. Kõigil neil juhtudel peab naine esimese 7 päeva jooksul pärast rõnga paigaldamist kasutama rasestumisvastast barjäärimeetodit. - Pärast aborti esimesel trimestril
Naine võib rõnga sisestada kohe pärast aborti. Sel juhul ei vaja ta täiendavaid rasestumisvastaseid vahendeid. Kui ravimi NuvaRing ® kasutamine vahetult pärast aborti on ebasoovitav, tuleb järgida jaotises “Eelmises tsüklis hormonaalseid rasestumisvastaseid vahendeid ei kasutatud” antud soovitusi. Vahepeal soovitatakse naisele alternatiivset rasestumisvastast meetodit. - Pärast sünnitust või pärast aborti teisel trimestril
Naisel soovitatakse rõngas sisestada mitte varem kui 4 nädalat pärast sünnitust (kui ta ei toida last rinnaga) või teise trimestri aborti. Kui rõngas paigaldatakse hiljem, on esimese 7 päeva jooksul soovitatav kasutada täiendavat tõkkemeetodit. Kui aga seksuaalvahekord on juba toimunud, tuleb enne ravimi NuvaRing ® kasutamist välistada rasedus või oodata kuni esimese menstruatsioonini.
Kui naine ei järgi soovitatud raviskeemi, võib rasestumisvastane toime ja tsüklikontroll halveneda. Rasestumisvastase toime vähenemise vältimiseks tuleb järgida järgmisi soovitusi.
- Mida teha, kui sõrmuse kasutamise paus pikeneb?
Kui olite rõnga kasutamise pausi ajal seksuaalvahekorda, tuleb rasedus välistada. Mida pikem paus, seda suurem on raseduse tõenäosus. Kui rasedus on välistatud, peaks naine võimalikult kiiresti tuppe sisestama uue rõnga. Järgmise 7 päeva jooksul tuleb kasutada täiendavat rasestumisvastast barjäärimeetodit, näiteks kondoomi. - Mida teha, kui rõngas on ajutiselt tupest eemaldatud?
Rõngas peab jääma tupes pidevalt 3 nädalaks. Kui rõngas kogemata eemaldatakse, tuleb see pesta külma või veidi sooja (mitte kuuma) veega ja sisestada kohe tuppe.- Kui rõngas jääb tupest väljapoole vähem kui 3 tundi, ei vähene selle rasestumisvastane toime. Naine peaks sisestama rõnga tuppe nii kiiresti kui võimalik (hiljemalt 3 tunni pärast).
- Kui rõngas oli esimesel või teisel kasutusnädalal tupest väljas rohkem kui 3 tundi, võib rasestumisvastane toime väheneda. Naine peaks rõnga võimalikult kiiresti tuppe sisestama. Järgmise 7 päeva jooksul peate kasutama rasestumisvastast barjäärimeetodit, näiteks kondoomi. Mida kauem oli rõngas väljaspool tuppe ja mida lähemal on see periood 7-päevasele rõnga kasutamise pausile, seda suurem on rasestumise tõenäosus.
- Kui rõngas oli kolmandal kasutusnädalal tupest väljas rohkem kui 3 tundi, võib rasestumisvastane toime väheneda. Naine peaks sõrmuse ära viskama ja valima ühe kahest järgmisest meetodist.
- Paigaldage kohe uus rõngas.
Märge: uut sõrmust saab kasutada järgmise 3 nädala jooksul. Sellisel juhul ei pruugi ravimi ärajätmisega kaasneda verejooks. Siiski on võimalik määrimine või verejooks tsükli keskel. - Oodake ravimi katkestamisega seotud verejooksu ja sisestage uus rõngas hiljemalt 7 päeva pärast eelmise rõnga eemaldamist.
Märge: See valik tuleks valida ainult juhul, kui esimese kahe nädala jooksul ei ole rõnga manustamise režiimi rikutud.
- Paigaldage kohe uus rõngas.
- Mida teha sõrmuse pikaajalisel kasutamisel?
Kui ravimit NuvaRing ® kasutati maksimaalselt 4 nädalat, jääb rasestumisvastane toime piisavaks. Naine võib teha sõrmuse kasutamises nädalase pausi ja seejärel sisestada uue rõnga.
Kui NuvaRing ® tuperõngas jääb tuppe kauemaks kui 4 nädalaks, võib rasestumisvastane toime halveneda, mistõttu tuleb rasedus enne uue rõnga paigaldamist välistada.
Kui naine ei pea kinni soovitatud raviskeemist ja pärast nädalast sõrmuse kasutamise pausi verejooksu ei teki, tuleks enne uue rõnga kasutuselevõttu rasedus välistada. - Kuidas menstruaalverejooksu algust nihutada või edasi lükata?
Menstruatsioonilaadse ärajätuverejooksu edasilükkamiseks võib naine ilma nädalase pausita uue rõnga sisestada. Järgmist rõngast tuleb kasutada 3 nädalat. See võib põhjustada määrimist või verejooksu. Seejärel naaseb naine pärast tavalist ühenädalast pausi ravimi NuvaRing ® regulaarsele kasutamisele.
Verejooksu edasilükkamiseks mõnele teisele nädalapäevale võib naisel soovitada teha sõrmuse kasutamises lühem paus (nii mitu päeva kui vaja). Mida lühem on rõnga kasutamise paus, seda suurem on tõenäosus, et pärast rõnga eemaldamist ei teki verejooksu ja järgmise rõnga kasutamise ajal tekib verejooks või määrimine.
Lapsed
NuvaRing ® ohutust ja efektiivsust alla 18-aastastel noorukitel tüdrukutel ei ole uuritud.
Kõrvalmõju
Ravimi kasutamisel võivad esineda erineva sagedusega kõrvaltoimed: sageli (?1/100), harva (<1/100, ?1/1 000), редко (<1/1 000, ?1/10 000).
Hormonaalsete rasestumisvastaste vahendite üleannustamise tõsiseid tagajärgi ei ole kirjeldatud. Võimalikud sümptomid on noortel tüdrukutel iiveldus, oksendamine ja kerge tupeverejooks. Antidoote pole. Ravi on sümptomaatiline.
Koostoimed teiste ravimitega ja muud tüüpi koostoimed
Koostoimed teiste ravimitega
Hormonaalsete kontratseptiivide ja teiste ravimite koostoimed võivad põhjustada atsüklilist verejooksu ja/või rasestumisvastaste vahendite ebaõnnestumist.
Kirjanduses kirjeldatakse üldiselt järgmisi koostoimeid kombineeritud suukaudsete rasestumisvastaste vahenditega.
Maksa metabolism: võivad tekkida koostoimed ravimitega, mis indutseerivad maksa mikrosomaalseid ensüüme, mis võib viia suguhormoonide kliirensi suurenemiseni. Koostoimeid on tuvastatud näiteks fenütoiini, barbituraatide, primidooni, karbamasepiini, rifampitsiiniga ning võib-olla ka okskarbasepiini, topiramaadi, felbamaadi, ritonaviiri, griseofulviini ja naistepuna (Hypericum perforatum) sisaldavate preparaatidega.
Mis tahes loetletud ravimitega ravimisel peaksite ajutiselt kasutama rasestumisvastast barjäärimeetodit (kondoomi) koos ravimi NuvaRing® kasutamisega või valima mõne muu rasestumisvastase meetodi. Mikrosomaalseid ensüüme indutseerivate ravimite samaaegsel kasutamisel ja 28 päeva jooksul pärast nende kasutamise lõpetamist tuleb kasutada rasestumisvastaseid barjäärimeetodeid.
Kui samaaegset ravi tuleb jätkata pärast 3-nädalast rõnga kasutamist, tuleb järgmine ring manustada kohe ilma tavapärase intervallita.
Antibiootikumid: antibiootikumide, nagu ampitsilliini ja tetratsükliinide, samaaegsel kasutamisel on täheldatud etinüülöstradiooli sisaldavate suukaudsete kontratseptiivide efektiivsuse vähenemist. Selle toime mehhanismi ei ole uuritud. Farmakokineetilise koostoime uuringus avaldas amoksitsilliini (875 mg, 2 korda päevas) või doksütsükliini (200 mg päevas ja seejärel 100 mg päevas) suukaudsel manustamisel 10 päeva jooksul ravimi NuvaRing ® kasutamise ajal ravimi farmakokineetikat vähe. etonogestreel ja etinüülöstradiool. Antibiootikumide (v.a amoksitsilliin ja doksütsükliin) kasutamisel peate ravi ajal ja 7 päeva jooksul pärast antibiootikumide kasutamise lõpetamist kasutama rasestumisvastast barjäärimeetodit (kondoomi). Kui samaaegset ravi tuleb jätkata pärast 3-nädalast rõnga kasutamist, tuleb järgmine ring manustada kohe ilma tavapärase intervallita.
Farmakokineetilised uuringud ei näidanud seenevastaste ainete ja spermitsiidide samaaegse kasutamise mõju ravimi NuvaRing ® rasestumisvastasele efektiivsusele ja ohutusele. Suposiitide ja seenevastaste ravimitega kombineerimisel suureneb rõnga rebenemise oht veidi.
Hormonaalsed rasestumisvastased vahendid võivad häirida teiste ravimite metabolismi. Vastavalt sellele võivad nende kontsentratsioonid plasmas ja kudedes suureneda (näiteks tsüklosporiin) või väheneda (näiteks lamotrigiin).
Võimalike koostoimete välistamiseks lugege läbi teiste ravimite kasutusjuhised.
Laboratoorsed uuringud
Rasestumisvastaste hormonaalsete ravimite kasutamine võib mõjutada teatud laboratoorsete uuringute tulemusi, sealhulgas maksa-, kilpnäärme-, neerupealiste ja neerufunktsiooni biokeemilisi näitajaid; transportvalkude, näiteks kortikosteroide siduva globuliini (CBG) ja SHBG kontsentratsiooni plasmas; lipiidide/lipoproteiinide fraktsioonide jaoks; süsivesikute ainevahetuse näitajate kohta; samuti vere hüübimise ja fibrinolüüsi näitajate kohta. Näitajad erinevad reeglina normaalväärtuste piires.
Kombineeritud kasutamine tampoonidega
Farmakokineetilised andmed näitavad, et tampoonide kasutamine ei mõjuta NovaRing ® tuperõngast vabanevate hormoonide imendumist. Harvadel juhtudel võib rõngas kogemata eemaldada tampooni eemaldamisel (vt alalõiku "Mida teha, kui rõngas on ajutiselt tupest eemaldatud" lõigus "Annustamine ja manustamine").
erijuhised
Kui esineb mõni allpool loetletud haigustest, seisunditest või riskifaktoritest, tuleb enne ravimi NuvaRing ® kasutamise alustamist hinnata ravimi NuvaRing ® kasutamise eeliseid ja võimalikke riske iga naise jaoks. Haiguste ägenemise, seisundi halvenemise või mõne allpool loetletud seisundi esmakordse esinemise korral peaks naine konsulteerima arstiga, et otsustada ravimi NuvaRing ® edasise kasutamise võimaluse üle.
Vereringe häired
Hormonaalsete rasestumisvastaste vahendite kasutamine võib olla seotud venoosse tromboosi (süvaveenide tromboos ja kopsuemboolia) ja arteriaalse tromboosi tekkega, samuti kaasnevate tüsistustega, mis mõnikord lõppevad surmaga.
Mis tahes KSK kasutamine suurendab venoosse trombemboolia (VTE) tekkeriski võrreldes VTE riskiga patsientidel, kes KSK-sid ei kasuta. Suurim risk VTE tekkeks on KSK kasutamise esimesel aastal. Erinevate KSK-de ohutust käsitleva ulatusliku prospektiivse kohortuuringu andmed viitavad sellele, et suurimat riski suurenemist võrreldes naiste riskiga, kes KSK-sid ei kasuta, täheldati esimese 6 kuu jooksul pärast KSK-de kasutamise alustamist või nende kasutamise jätkamist pärast vaheaega. 4 nädalat või rohkem). Mitterasedatel naistel, kes ei kasuta suukaudseid rasestumisvastaseid vahendeid, on VTE tekkerisk 1 kuni 5 juhtu 10 000 naisaasta kohta (WY). Suukaudseid rasestumisvastaseid vahendeid kasutavatel naistel on VTE tekkerisk 3–9 juhtu 10 000 naise kohta. Riski suurenemine toimub vähemal määral kui raseduse ajal, kus risk on 5-20 10 000 YL kohta (raseduse andmed põhinevad standarduuringutel raseduse tegelikul kestvusel; lähtudes eeldusest, et rasedus kestab 9 kuud, on risk on 7 kuni 27 juhtumit 10 000 YL kohta). Sünnitusjärgsetel naistel on VTE tekkerisk 40–65 juhtu 10 000 naise kohta. VTE on surmav 1-2% juhtudest.
Uuringutulemuste kohaselt on NuvaRing ® -i kasutavatel naistel VTE suurenenud risk sarnane KSK-sid kasutavatel naistel (korrigeeritud riskisuhte kohta vt allolevat tabelit). Suures perspektiivses vaatlusuuringus TASC (Transatlantic Active Study of the Cardiovascular Safety of NuvaRing ®) hinnati VTE riski naistel, kes hakkasid kasutama NuvaRing ® või KSK-sid, läksid üle NuvaRing ®-ile või COC-dele teistest rasestumisvastastest vahenditest või jätkasid NuvaRing ® kasutamist. ravimi NuvaRing ® või COC-de kasutamine tüüpiliste kasutajate populatsioonis. Naisi jälgiti 24-48 kuud. Tulemused näitasid sarnast VTE tekkeriski taset naistel, kes kasutasid ravimit NuvaRing ® (esinemissagedus 8,3 juhtu 10 000 YL kohta) ja naistel, kes kasutasid KSK-sid (esinemissagedus 9,2 juhtu 10 000 YL kohta). Naistel, kes kasutasid muid KSK-sid peale desogestreeli, gestodeeni ja drospirenooni sisaldavate KSK-de, oli VTE esinemissagedus 8,5 juhtu 10 000 naise kohta.
FDA (USA Toidu- ja Ravimiamet) algatatud retrospektiivne kohortuuring näitas, et VTE esinemissagedus naistel, kes alustasid ravimi NuvaRing ® kasutamist, oli 11,4 juhtu 10 000 YL kohta, samas kui naistel, kes hakkasid kasutama levonorgestreeli sisaldavaid KSK-sid, oli esinemissagedus. VTE juhtudest 9,2 juhtu 10 000 naise kohta.
VTE tekke riski (riskisuhte) hindamine naistel, kes kasutavad ravimit NuvaRing ®, võrreldes VTE tekke riskiga naistel, kes kasutavad KSK-sid
| Epidemioloogiline uuring, populatsioon | Võrdlus(ad) | Riskimäär (RR) (95% CI) |
| TASC (Dinger, 2012) Naised, kes alustasid ravimi kasutamist (sealhulgas uuesti pärast pausi) ja läksid üle muudelt rasestumisvastastelt vahenditelt. | Kõik uuringu ajal saadaolevad KSK-d 1. | VÕI 2: 0,8 (0,5–1,5) |
| Saadaolevad KSK-d peale nende, mis sisaldavad desogestreel, gestodeen, drospirenoon. | VÕI 2: 0,9 (0,4–2,0) | |
| "FDA algatatud uuring" (Sydney, 2011) Naised, kes alustasid kombineeritud hormonaalsete kontratseptiivide (CHC) kasutamist esimest korda uuringuperioodi jooksul. | Uuringuperioodil kättesaadavad KSK-d 3. | VÕI 4: 1,09 (0,55–2,16) |
| Levonorgestreel / 0,03 mg etinüülöstradiool. | VÕI 4: 0,96 (0,47–1,95) |
2 Võttes arvesse vanust, KMI-d, kasutamise kestust, VTE ajalugu.
3 Kaasa arvatud väikeses annuses KSK-d, mis sisaldavad järgmisi progestiine: norgestimaat, noretindroon või levonorgestreel.
4 Võttes arvesse vanust, uuringusse kaasamise kohta ja aastat.
Äärmiselt harva esineb KSK-de kasutamisel muude veresoonte (nt maksa arterite ja veenide, mesenteriaalsete veresoonte, neerude, aju ja võrkkesta) tromboosi juhtumeid. Ei ole teada, kas need juhtumid on seotud KSK-de kasutamisega.
Venoosse või arteriaalse tromboosi võimalikud sümptomid võivad olla alajäseme ühepoolne turse ja/või valu, alajäseme lokaalne temperatuuri tõus, alajäseme hüperemia või naha värvuse muutus; äkiline tugev valu rinnus, mis võib kiirguda vasakusse kätte; õhupuuduse rünnak, köha; kõik ebatavalised, tugevad, pikaajalised peavalud; äkiline osaline või täielik nägemise kaotus; topeltnägemine; ebaselge kõne või afaasia; pearinglus; kollaps, millega kaasneb või ei kaasne fokaalne epilepsiahoog; äkiline nõrkus või tugev tuimus ühel kehapoolel või mis tahes kehaosas; liikumishäired; "äge" kõht.
Venoosse tromboosi ja emboolia tekke riskifaktorid:
- vanus;
- haiguste esinemine perekonna ajaloos (venoosne tromboos ja emboolia vendadel/õdedel igas vanuses või vanematel noores eas). Kui kahtlustatakse pärilikku eelsoodumust, tuleb naine enne hormonaalsete rasestumisvastaste vahenditega alustamist suunata spetsialisti konsultatsioonile;
- pikaajaline immobilisatsioon, suur operatsioon, mis tahes operatsioon alajäsemetel või tõsine trauma. Sellistes olukordades on soovitatav lõpetada ravimi kasutamine (plaanilise operatsiooni korral vähemalt 4 nädalat ette) ja seejärel jätkata kasutamist mitte varem kui 2 nädalat pärast motoorse aktiivsuse täielikku taastumist;
- võimalik, et pindmiste veenide tromboflebiit koos veenilaienditega.
Puudub üksmeel nende seisundite võimaliku rolli osas venoosse tromboosi etioloogias.
Arteriaalse trombemboolia tüsistuste tekke riskifaktorid:
- vanus;
- suitsetamine (rohke suitsetamise ja vanuse kasvades suureneb risk veelgi, eriti üle 35-aastastel naistel);
- düslipoproteineemia;
- rasvumine (kehamassiindeks üle 30 kg/m²);
- suurenenud vererõhk;
- migreen;
- südameklapi haigus;
- kodade virvendusarütmia;
- haiguste esinemine perekonna ajaloos (arteriaalne tromboos vendadel/õdedel igas vanuses või vanematel suhteliselt varases eas). Kui kahtlustatakse pärilikku eelsoodumust, tuleb naine enne hormonaalsete rasestumisvastaste vahenditega alustamist suunata konsultatsioonile spetsialisti juurde.
Biokeemilised tegurid, mis võivad viidata pärilikule või omandatud eelsoodumusele venoosse või arteriaalse tromboosi tekkeks, on aktiveeritud C-valgu resistentsus, hüperhomotsüsteineemia, antitrombiin III puudulikkus, valgu C puudulikkus, proteiin S puudulikkus, antifosfolipiidide antikehad (antikardiolipiini antikehad, luupuse antikoagulant).
Muud seisundid, mis võivad põhjustada soovimatuid vereringeprobleeme, on suhkurtõbi, süsteemne erütematoosluupus, hemolüütiline ureemiline sündroom ja krooniline põletikuline soolehaigus (nt Crohni tõbi või haavandiline koliit), samuti sirprakuline aneemia.
On vaja arvestada trombemboolia suurenenud riskiga sünnitusjärgsel perioodil.
Hormonaalsete rasestumisvastaste vahendite kasutamise ajal migreeni esinemissageduse või raskuse suurenemine (mis võib olla tserebrovaskulaarsete õnnetuste prodromaalne sümptom) võib olla põhjuseks hormonaalsete rasestumisvastaste vahendite kasutamise koheseks lõpetamiseks.
KSK-sid kasutavatel naistel tuleb soovitada konsulteerida arstiga, kui tekivad tromboosi sümptomid. Tromboosi kahtluse või kinnituse korral tuleb CHC kasutamine lõpetada. Sel juhul on vaja kasutada tõhusaid rasestumisvastaseid vahendeid, kuna antikoagulantidel (kumariinidel) on teratogeenne toime.
Kasvajate tekke oht
Kõige olulisem emakakaelavähi tekke riskitegur on inimese papilloomiviiruse (HPV) nakatumine. Epidemioloogilised uuringud on näidanud, et KSK-de pikaajaline kasutamine suurendab seda riski veelgi, kuid on ebaselge, kui suur osa sellest tuleneb muudest teguritest, nagu emakakaela määrdumise sageduse suurenemine ja seksuaalkäitumise erinevused, sealhulgas barjääri rasestumisvastaste vahendite kasutamine. Jääb ebaselgeks, kuidas see toime on seotud ravimi NuvaRing ® kasutamisega.
54 epidemioloogilise uuringu metaanalüüs näitas, et kombineeritud hormonaalseid suukaudseid rasestumisvastaseid vahendeid kasutavatel naistel suureneb rinnavähi suhteline risk veidi (1,24). Risk väheneb järk-järgult 10 aasta jooksul pärast ravimite kasutamise lõpetamist. Rinnavähk areneb harva alla 40-aastastel naistel, seega on rinnavähi täiendav esinemissagedus KSK-sid kasutavatel või võtnud naistel võrreldes üldise rinnavähi tekkeriskiga väike. KSK-sid kasutavatel naistel diagnoositud rinnavähk on kliiniliselt vähem raske kui naistel, kes pole kunagi KSK-sid kasutanud. Suurenenud rinnavähi risk võib olla tingitud rinnavähi varasemast diagnoosimisest KSK-sid kasutavatel naistel, KSK-de bioloogilisest toimest või mõlema kombinatsioonist.
Harvadel juhtudel on KSK-sid kasutavatel naistel täheldatud healoomuliste ja veelgi harvemini pahaloomuliste maksakasvajate teket. Mõnel juhul viisid need kasvajad eluohtliku verejooksu tekkeni kõhuõõnde. Arst peaks NuvaRing ® -i kasutava naise haiguste diferentsiaaldiagnostikas arvestama maksakasvaja võimalusega, kui sümptomiteks on äge valu ülakõhus, maksa suurenemine või kõhusisese verejooksu nähud.
Teised osariigid
- Hüpertriglütserideemiaga või vastava perekonna anamneesiga naistel on hormonaalsete rasestumisvastaste vahendite kasutamisel suurenenud risk pankreatiidi tekkeks.
- Paljud naised, kes võtavad hormonaalseid rasestumisvastaseid vahendeid, kogevad kerget vererõhu tõusu, kuid kliiniliselt olulist vererõhu tõusu esineb harva. Otsest seost hormonaalsete rasestumisvastaste vahendite kasutamise ja arteriaalse hüpertensiooni tekke vahel ei ole kindlaks tehtud. Kui ravimi NuvaRing ® kasutamisel esineb pidev vererõhu tõus, peate võtma ühendust oma arstiga, et otsustada, kas on vaja tuperõngast eemaldada ja määrata antihüpertensiivne ravi. Vererõhu piisava kontrolli all antihüpertensiivsete ravimitega on võimalik jätkata ravimi NuvaRing ® kasutamist.
- Raseduse ja kombineeritud suukaudsete kontratseptiivide kasutamise ajal täheldati järgmiste seisundite tekkimist või süvenemist, kuigi nende seost rasestumisvastaste vahendite kasutamisega ei ole lõplikult kindlaks tehtud: kolestaasist põhjustatud kollatõbi ja/või sügelus, sapikivide teke, porfüüria. , süsteemne erütematoosluupus, hemolüütiline-ureemiline sündroom, Sydenhami korea (väike korea), rasedusaegne herpes, otoskleroosist tingitud kuulmislangus, (pärilik) angioödeem.
- Ägedad või kroonilised maksahaigused võivad olla põhjuseks ravimi NuvaRing ® katkestamiseks, kuni maksafunktsiooni näitajad normaliseeruvad. Varem raseduse või suguhormoonide kasutamise ajal täheldatud kolestaatilise ikteruse kordumine nõuab ravimi NuvaRing® katkestamist.
- Kuigi östrogeenid ja progestageenid võivad mõjutada perifeerset insuliiniresistentsust ja kudede glükoositaluvust, puuduvad tõendid, mis toetaksid vajadust muuta hüpoglükeemilist ravi hormonaalsete rasestumisvastaste vahendite kasutamise ajal. Diabeediga naised peaksid aga ravimi NuvaRing ® kasutamisel olema pideva meditsiinilise järelevalve all, eriti rasestumisvastase vahendi esimestel kuudel.
- On tõendeid Crohni tõve ja haavandilise koliidi süvenemise kohta hormonaalsete rasestumisvastaste vahendite kasutamisel.
- Harvadel juhtudel võib tekkida näonaha pigmentatsioon (kloasm), eriti kui see tekkis varem raseduse ajal. Naised, kellel on eelsoodumus kloasmi tekkeks, peaksid NuvaRing ® kasutamise ajal vältima kokkupuudet päikesevalguse ja ultraviolettkiirgusega.
- Järgmised tingimused võivad takistada rõnga õiget sisestamist või põhjustada selle väljakukkumist: emakakaela prolaps, põie ja/või pärasoole song, raske krooniline kõhukinnisus.
- Väga harvadel juhtudel on naised NuvaRing ® tuperõnga kogemata ureetrasse ja võib-olla ka põide sisestanud. Tsüstiidi sümptomite ilmnemisel tuleb arvestada rõnga ebaõige sisestamise võimalusega.
- Ravimi NuvaRing ® kasutamise ajal on kirjeldatud vaginiidi juhtumeid. Puuduvad tõendid selle kohta, et vaginiidi ravi mõjutaks ravimi NuvaRing ® kasutamise efektiivsust, samuti ei ole tõendeid ravimi NuvaRing ® kasutamise mõju kohta vaginiidi ravi efektiivsusele.
- Väga harva on kirjeldatud keerulisi rõnga eemaldamise juhtumeid, mis nõudsid meditsiinitöötaja poolt eemaldamist.
Arstlik läbivaatus/konsultatsioon
Enne ravimi NuvaRing ® väljakirjutamist või selle kasutamise jätkamist peate hoolikalt läbi vaatama naise haigusloo (sh perekonna ajalugu) ja viima läbi günekoloogilise läbivaatuse, et välistada rasedus. Vastunäidustuste välistamiseks ja ravimi võimalike kõrvaltoimete riski vähendamiseks on vaja mõõta vererõhku, läbi viia piimanäärmete, vaagnaelundite uuring, sealhulgas emakakaela määrdumise tsütoloogiline uuring ja mõned laboriuuringud. Arstliku läbivaatuse sagedus ja iseloom sõltuvad iga patsiendi individuaalsetest omadustest, kuid arstlikud läbivaatused viiakse läbi vähemalt kord 6 kuu jooksul. Naine peaks lugema kasutusjuhendit ja järgima kõiki soovitusi. Naist tuleb teavitada, et NuvaRing ® ei kaitse HIV-nakkuse (AIDS) ega teiste sugulisel teel levivate haiguste eest.
Vähendatud efektiivsus
Ravimi NuvaRing ® efektiivsus võib väheneda, kui raviskeemi ei järgita või samaaegselt ravitakse.
Vähendatud tsükli kontroll
Ravimi NuvaRing ® kasutamise ajal võib tekkida atsükliline verejooks (määrimine või äkiline verejooks). Kui sellist verejooksu täheldatakse pärast regulaarseid tsükleid ravimi NuvaRing ® õige kasutamise ajal, peate võtma ühendust oma günekoloogiga, et viia läbi vajalikud diagnostilised uuringud, sealhulgas orgaanilise patoloogia või raseduse välistamiseks. Vajalik võib olla diagnostiline kuretaaž.
Mõned naised ei veritse pärast rõnga eemaldamist. Kui ravimit NuvaRing ® kasutati vastavalt juhistele, on ebatõenäoline, et naine on rase. Kui juhendi soovitusi ei järgita ja pärast rõnga eemaldamist ei esine verejooksu, samuti kui verejooksu ei esine kahel tsüklil järjest, tuleb rasedus välistada.
Etinüülöstradiooli ja etonogestreeli mõju seksuaalpartnerile
Etinüülöstradiooli ja etonogestreeli võimalikke farmakoloogilisi toimeid ja nende kokkupuute ulatust meessoost seksuaalpartneritele (peenise kudede kaudu imendumise tõttu) ei ole uuritud.
Rõnga kahjustus
Harvadel juhtudel täheldati ravimi NuvaRing ® kasutamisel rõnga rebenemist. Ravimi NuvaRing ® tuum on tahke, nii et selle sisu jääb puutumatuks ja hormoonide vabanemine ei muutu oluliselt. Kui rõngas rebeneb, kukub see tavaliselt tupest välja (vt soovitusi alajaotises „Mida teha, kui rõngas on tupest ajutiselt eemaldatud“ jaotises „Annustamine ja manustamine“). Kui rõngas rebeneb, tuleb sisestada uus rõngas.
Sõrmus kukub välja
Mõnikord võib NuvaRing ® tuperõngas tupest välja kukkuda näiteks siis, kui see on valesti sisestatud, tampooni eemaldamisel, seksuaalvahekorra ajal või raske või kroonilise kõhukinnisuse tõttu. Sellega seoses on naisel soovitatav regulaarselt kontrollida NuvaRing ® tuperõnga olemasolu tupes. Kui NuvaRing ® tuperõngas kukub tupest välja, peate järgima jaotise "Manustamisviis ja annustamine" alajaotise "Mida teha, kui rõngas on tupest ajutiselt eemaldatud" soovitusi.
Mõju autojuhtimise ja masinate käsitsemise võimele
Tuginedes teabele ravimi NuvaRing ® farmakodünaamiliste omaduste kohta, võib eeldada, et see ei mõjuta autojuhtimise ja masinate käsitsemise võimet.
Vabastamise vorm
Tuperõngad 0,015 mg + 0,120 mg/päevas. 1 rõngas on pakitud alumiiniumfooliumist veekindlasse kotti, mis on seest kaetud madala tihedusega polüetüleeni kihiga ja väljast polüetüleentereftalaadi (PET) kihiga. Kasutusjuhendiga pappkarbis 1 või 3 pakki.
Säilitustingimused
Hoida temperatuuril 2 kuni 8 °C.
Hoida lastele kättesaamatus kohas.
Parim enne kuupäev
3 aastat.
Ärge kasutage pärast pakendil märgitud kõlblikkusaja lõppu.
Puhkuse tingimused
Retsepti alusel.
Juriidiline isik, kelle nimele registreerimistunnistus väljastati
N.V. Organon, Holland
Tootja
Toodetud:
N.V. Organon, Holland
Väljalaske kvaliteedikontroll:
N.V. Organon, Holland
N.V. Organon, Kloosterstraat 6, 5349 AB, Oss, Holland
või
Organon (Iirimaa) Ltd., Iirimaa
Organon (Iirimaa) Ltd., P.O. Box 2857, Drynam Road, Swords, Co. Dublin, Iirimaa
Tarbijakaebused tuleb saata aadressile:
MSD Pharmaceuticals LLC
St. Pavlovskaja 7, hoone 1
Moskva, Venemaa, 115093
NuvaRing on painduv rasestumisvastane rõngas (läbimõõt 54 mm, rõnga kesta paksus 4 mm). Sõrmuse kujul näete sõrmust ainult pakendis, kuna tuppe sisestatuna kohandub see naise keha individuaalsete kontuuridega ja on optimaalses asendis. Sõrmus on pehme, see ei riku seksuaalset harmooniat ega vähenda partnerite tundlikkust. Rõngas ei sega sportimist, aktiivset liikumist, ujumist, jooksmist. Enamik naisi väidab, et NuvaRing on väga mugav kasutada.
Kuidas Nuvaring töötab
Hormoonid (östrogeen ja progestageen) mikrodoosides, mis on väiksemad kui üheski mikroannusega rasestumisvastases tabletis, vabanevad iga päev rõngast otse emakasse ja munasarjadesse, ilma teistesse organitesse tungimata. Need takistavad munaraku vabanemist munasarjast ja viljastumist, mistõttu on rasedus võimatu.
Kehatemperatuuri mõjul hakkavad tupes asuvast rõngast eralduma hormoonid. Peaksite teadma, et erinevates tingimustes võib inimkeha temperatuur kõikuda vahemikus 34°C kuni 42°C. Kõikumised selles vahemikus ei mõjuta NuvaRingi efektiivsust.

Riis. 1. NuvaRingi rõnga asukoht tupes.
Sõrmuse kest on valmistatud hüpoallergeensest materjalist ja koosneb keerulisest membraanide süsteemist, mis võimaldab iga päev vabastada rangelt määratletud koguses hormoone. Sõltumata naise individuaalsetest omadustest on päevas vabanevate hormoonide annus alati rangelt sama (15 mikrogrammi östrogeeni ja 120 mikrogrammi progestageeni).
Nad sisenevad tupe limaskesta kaudu vereringesse. Sellisel juhul ei toimu esmast läbipääsu maksa ja seedetrakti kaudu. See võimaldab teil saavutada kõrge efektiivsuse (üle 99%). Võime rasestuda taastub täielikult kuu aja jooksul pärast NuvaRingi kasutamise lõpetamist.
NovoRingi peamised eelised on see, et te ei saa kaalus juurde võtta, puudub mõju vere hüübimisele (alajäsemete veenilaiendid) ja maksafunktsioonile. Kõik need kõrvalnähud esinevad kahjuks ühel või teisel määral rasestumisvastaste pillidega. Samuti ei vähenda NuvaRingi hormoonid kudede testosterooni taset, seega ei vähenda rõngas libiidot ega aistinguid orgasmi ajal.
Kuidas NovoRingi kasutada?
Üks hormonaalrõngas on mõeldud ühe menstruaaltsükli jaoks. Naine sisestab selle tuppe menstruaaltsükli 1. kuni 5. päevani. NuvaRing asetatakse mugavalt sisse ja jääb tuppe 21 päevaks (3 nädalat 22. päeval); Nädal hiljem, 8. päeval, võetakse kasutusele uus.
NuvaRing ei vaja tupes erilist asendit. Paindlik ja elastne rõngas ise võtab optimaalse asendi, kohandudes naise keha individuaalsete kontuuridega.
Ärge unustage konsulteerida günekoloogiga, et hinnata selle rasestumisvastase meetodi kasutamise võimalust. Arst õpetab teile, kuidas rõngast õigesti sisestada, ja räägib teile ka rasestumisvastastelt pillidelt NuvaRingile ülemineku skeemi.
TÄHELEPANU!!!
NuvaRingi hormonaalrõngas ei kaitse sugulisel teel levivate haiguste eest. Seetõttu on selle kasutamise eelduseks ühe püsiva seksuaalpartneri olemasolu ja sugulisel teel levivate infektsioonide puudumine teil mõlemal.
Iseloomustab erinev usaldusväärsus. Üks võimalus soovimatut viljastumist vältida on tuperõngad.
See on kaasaegne, lihtsalt kasutatav, taskukohane ja mis kõige tähtsam – ülitõhus meetod.
Mis on tuperõngas?
Nagu nimigi ütleb, on see rasestumisvastane vahend valmistatud elastsetest hüpoallergeensetest materjalidest rõnga kujul, mille läbimõõt ei ületa 5,5 cm. See paindub kergesti, võtab hästi vajaliku kuju ja suudab seda pikka aega säilitada.
Rasestumisvastane tuperõngas sisaldab progesterooni ja östrogeeni mikrodoose. Keeruline membraanisüsteem soodustab nende hormoonide aeglast vabanemist 21 päeva jooksul, mõjutades menstruaaltsüklit (ravitoimet vt allpool) ja vältides rasedust.
Toimemehhanism
Uuringud ja praktiline kasutamine on tõestanud, et tuperõngad on usaldusväärne rasestumisvastane meetod. Selle efektiivsus ületab isegi COC-de "Yarina", "Marvelon" jne).

Tuperõngas (näiteks NovaRing) sisaldab etinüülöstradiooli ja etonogestreeli, mille järkjärguline vabanemine aitab pärssida ovulatsiooni, suurendades tupes ja emakakaelas tekkiva lima tihedust, mis takistab sperma edasiliikumist.
Tuperõngal on ka ravitoime, kuna see normaliseerib hormonaalset taset, parandades seeläbi menstruaaltsükli häireid nagu ebaregulaarsus ja valu.
Näidustused tuperõnga kasutamiseks

Tegelikult on tuperõngad ette nähtud ühel eesmärgil: ennetamiseks. Kuigi, nagu eespool mainitud, on neil ka ravitoime, ei kasutata neid siiski menstruaaltsükli korrigeerimise eesmärgil. Selle põhjuseks on asjaolu, et rõnga toime on peamiselt lokaalne (otse tupes) ning tsüklihäirete efektiivseks raviks on vajalik süsteemne kokkupuude hormoonidega. Seega on tuperõnga kasutamise terapeutiline toime kõrvalmõju, kuigi kasulik.
Kas on mingeid vastunäidustusi?
Tuperõngad, nagu kõik ravimid, ei sobi kõigile. Neid ei saa kasutada järgmistel tingimustel:
- Ülitundlikkus rõngas sisalduvate komponentide suhtes (allergia).
- Tromboos (nii venoosne kui arteriaalne). Kõik suguhormoonide preparaadid kannatavad selle puuduse all: suurenenud vere viskoossus, suurenenud verehüüvete tekkerisk. Tuperõnga puhul väljendub see mõju selle valdavalt lokaalse toime tõttu veidi.
- Hormonaalsed häired: rasvumine (metaboolne sündroom).
- Suhkurtõbi (kuna viimasega kaasneb mikrotsirkulatsiooni häire ja tuperõngas sisalduvad ravimid soodustavad trombide teket, mis halvendab veelgi verevarustust).
- Seedetrakti haigused: pankreatiit, hepatiit.
- Neoplasmid (nii pahaloomulised kui ka healoomulised), eriti hormoonsõltuvad kasvajad.
- Rasedus ja imetamine.
- Emaka veritsus teadmata päritoluga.

Vagiinarõnga kasutamist tuleb vaagnaelundite prolapsi korral käsitleda ettevaatusega.
Tähtis! Emaka prolapsi korral kasutatakse spetsiaalseid emakarõngaid (pessaarid). Neid ei tohi segi ajada rasestumisvastaste tuperõngastega.
Lisaks ei kasutata neid järgmistel juhtudel:
- Tromboflebiit (vt lõik tromboosi kohta).
- Aneemia.
- Kollatõbi.
- Kolelitiaas.
- Südame klapiaparaadi patoloogia.
Kõrvalmõjud
Nagu eespool mainitud, on tuperõngal valdavalt lokaalne toime, mistõttu erinevalt samadest KSK-dest ei ole nende kõrvaltoimed nii väljendunud.
- Hormonaalsete ravimite toimega seotud mõjud rõngas: piimanäärmete turse, atsükliline verejooks, tupe limaskesta kuivus, kuumahood jne.
- Allergia.
- Suguelundite infektsioonid ja põiepõletik (tavaliselt on see seotud steriilsuse rikkumisega rõnga sisestamisel tuppe).
- Peavalu.
- Kõhukinnisus, oksendamine.
- Depressioon.
Kuidas tuperõngast õigesti kasutada?
Rõngas tuleb sisestada tuppe järgmise menstruatsiooni alguses (esimesel verejooksu päeval). Naine saab seda teha iseseisvalt, talle sobivast asendist. Sõrmust pigistatakse sõrmedega ja sisestatakse võimalikult sügavale tuppe. Põhireegel: ära unusta käsi pesta!

Tuperõngas paigaldatakse 21 päevaks, pärast mida tuleb see eemaldada ja pärast 7-päevast pausi panna uus.
Kui sõrmus kukub kogemata enneaegselt välja, saab seda pärast sooja keedetud veega pesemist uuesti kasutada.
Mida naised ütlevad?
Need, kes on juba kasutanud mõnda rasestumisvastast meetodit, näiteks tuperõngast, jätavad enamasti positiivsed ülevaated.
Eeliste hulgas märgivad nad kõrvaltoimete ebaolulisust (puhtalt lokaalsete mõjude tõttu), vajadust sisestada uus rõngas ainult kord kuus, terapeutilist toimet (näiteks menstruatsioonivalu vähendamine), tõhusat rasestumisvastast vahendit, sellega seotud ebameeldivad tagajärjed, nagu kandidoos (soor), ovulatsiooni kiire taastumine pärast kasutamise lõpetamist.
Miinused: ebatavaline kasutus (iga naine ei saa sõrmust üksinda sisestada; mõni peab abi otsima günekoloogilt), suur vastunäidustuste loetelu, vajadus täiendavate barjäärimeetodite järele (sõrmus ei kaitse sugulisel teel levivate nakkuste eest).
Sõrmus emaka prolapsi raviks
Arsti poolt määratud tuperõngaid ei tohiks segi ajada rasestumisvastaste vahenditega. Need on valmistatud erinevatest materjalidest (mitte nii pehmed ja elastsed) ning täidavad täiesti erinevat funktsiooni.
Emaka väljalangemise ja prolapsi põhjused on erinevad: sagedane ja keeruline sünnitus, suguelundite ja nende sidemeaparaadi kaasasündinud anomaaliad, kõhusisese rõhu tõus (song, rasvumine jne).

Levinumad sümptomid: valu alakõhus, võõrkeha tunne tupes, valulik seksuaalvahekord, pärasoole ja põie talitlushäired.
Peamine ravimeetod (ka kõige tõhusam) on kirurgiline.
Kui aga operatsioon ei ole mingil põhjusel võimalik, kasutatakse konservatiivseid meetodeid, sealhulgas emakarõngaid.
Tuperõngas prolapsi ajal (pessaar) on spetsiaalne seade, mis fikseerib emakakaela ja hoiab seda õiges asendis.
Sõrmust tuleb kanda pikka aega ja sellest tulenevalt ka sellised soovimatud tagajärjed nagu lamatised ja suguelundite infektsioonid. Kuid isegi pessaaride pikaajaline kasutamine ei taga edu ainus tõeliselt tõhus meetod.
P.S. Tuperõngad on ravimpreparaat, seega konsulteerige enne kasutamist kindlasti spetsialistiga.
